Остеоартритът е разнообразна и многобройна група заболявания, които се различават етиологично (тоест поради тяхното развитие), но водят до подобни промени и подобни клинични прояви. Преди се смяташе, че остеоартритът е лезия изключително на ставния хрущял, но сега е доказано, че всички компоненти на ставата участват в патологичния процес на артрозата, включително синовиалната мембрана, лигаменти, капсули, периартикуларните мускули, тоест мекочките на ставата. Остеоартритът е най -често срещаната ставна болест и най -често срещаната ревматологична патология. Нещо повече, болката от механичен ритъм (обсъден по -долу), характерна за остеоартрит, е една от основните причини пациентите да се обърнат към специалисти по първична помощ (терапевти, общопрактикуващи лекари). Според най -консервативната статистика около 15% от световното население страда от остеоартрит. В допълнение, през последните 20 години броят на пациентите с остеоартрит почти се е удвоил, което е свързано с увеличаване на продължителността на живота и колосалното разпространение на затлъстяването. Най -често остеоартритът засяга коленете, бедрата, ръчните стави и гръбначния стълб.
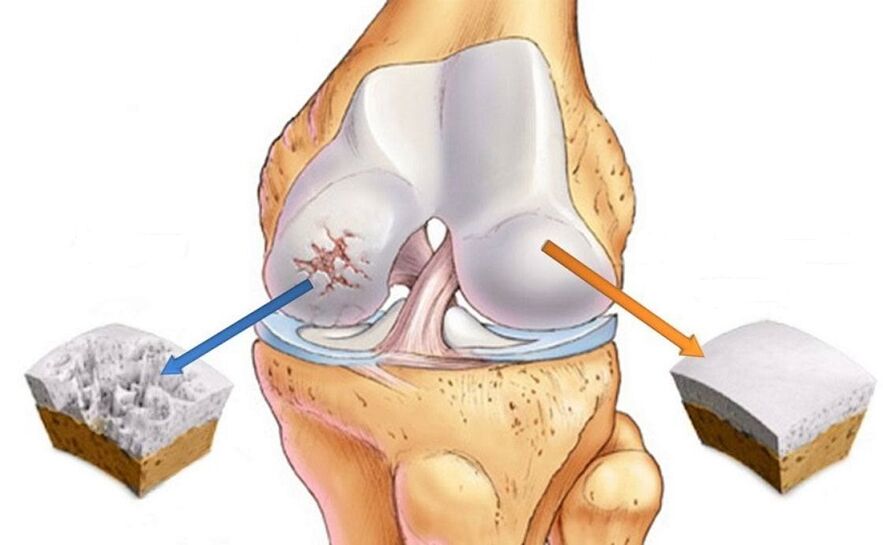
Какво е правилното име за болестта?
В интернет можете да намерите няколко имена за това заболяване: артроза, остеоартрит, остеоартрит и някои други. Каква е разликата? Неразбирането на много механизми за развитие на заболяването (патогенеза) доведе до факта, че едно и също заболяване днес се нарича или остеоартрит, или остеоартрит. Първоначално заболяването се нарича остеоартрит, който подчертава първичните дегенеративни промени в ставите. Първите теории за патологичните процеси, протичащи по време на артрозата, възникват през 70-80-те на миналия век. Данните от това време показват, че клетките на хрущялната тъкан - хондроцитите - имат много ниска биологична активност и следователно не могат да реагират на различни увреждания с възпалителна реакция. Въпреки това, днес е доказано, че при остеоартрит е възпалението в ставата, което се случва предимно, така че терминът остеоартрит е по -приемлив в момента (наставката "то" просто показва наличието на възпаление). Възпалението при остеоартрит е неинфекциозно, тоест е асептично. Във връзка с новите данни е по -правилно да се нарече остеоартрит на заболяването, а остеоартритът ще остане често срещана концепция, която описва окончателните промени в хрущяла при това заболяване.
Форми на болестта
Основните форми на остеоартрит са както следва:
- първичен или идиопатичен, тоест възниква в първоначално непроменена става. Причините за неговото възникване често остават неясни.
- Вторично, когато лезията настъпи на фона на различни заболявания или състояния.
Ако е засегната една група стави, тогава говорим за локален остеоартрит (например увреждането на колянните стави е гонартроза). Ако са засегнати поне 3 ставни групи, болестта се обобщава (първичен генерализиран остеоартрит). Първичният остеоартрит най-често се среща при хора на средна възраст и възрастни хора, идиопатичната артроза при деца е много рядка.
Основните заболявания и състояния, срещу които могат да се появят симптоми на остеоартрит, тоест причините за артрозата са изброени по -долу в класификацията:
- посттравматична артроза, тоест настъпва след наранявания и увреждане на ставите,
- различни вродени и придобити заболявания (например болест на Пертес, синдром на хипермобилност и други),
- Ендокринологична патология (захарен диабет, увреждане на щитовидната жлеза и паращитовидните жлези),
- болест на калций,
- увреждане на нервната система (невропатия),
- Други ревматични заболявания.
In the International Classification of Diseases, 10th revision (ICD-10), osteoarthrosis is designated by the letter M. (M.15-19) and includes primary generalized osteoarthrosis, coxarthrosis (damage to the hip joints), gonarthrosis (arthrosis of the knee joints, patellofemoral arthrosis), arthrosis of the first carpometacarpal joint and other arthrosis.
Рискови фактори за развитие на артроза
Конвенционално всички рискови фактори за остеоартрит могат да бъдат разделени на 3 групи: системни, локални (локални) и външни.
Системни рискови фактори:
- Възраст.
- Под.
- Състезание.
- Генетична предразположение към ставни заболявания.
- Костна минерална плътност.
Местен:
- Предишни щети на ставата.
- Мускулна слабост.
- Неправилна ос на ставата.
- Синдром на хипермобилност.
Външно:
- Наднормено тегло, затлъстяване.
- Прекомерно напрежение върху ставите.
- Спортни товари.
- Определени професии, вид дейност.
Симптоми на артроза
Клиничната картина на заболяването зависи от това коя става или група стави участват в патологичния процес. Най -често тези стави, които са подложени на прекомерно или най -голямо натоварване (колене, бедрата, ръцете, гръбначния стълб) са засегнати. Увреждането на колянните и тазобедрените стави (съответно гонартроза и коксартроза) е една от основните причини за увреждане при пациентите, така че навременната диагностика и лечението на заболяването са основни приоритети. По принцип симптомите на артроза могат да бъдат разделени на 3 групи: болка, крепитус и повишен обем на ставите.
Болката е водещият симптом на остеоартрит. В самия хрущял няма нервни окончания, така че цялата болка е свързана с увреждане на съседната кост, синовиалната мембрана и меките тъкани около ставата, които са източниците на болка. В допълнение, възприемането на пациента за болка (прекомерна тревожност, нисък праг на болка) също играе роля. Болката в ставите поради остеоартрит се описва като механична. Механичният ритъм на болка се характеризира с повишена болка с движение и натоварване и намалена болка в покой. Утринната скованост също може да възникне, но обикновено не повече от 30 минути. „Феноменът на гел“ също е доста характерен: след почивка пациентът отнема известно време, за да се разпръсне. Понякога към механичния ритъм на болката се добавя възпалителен компонент. Добавянето на възпалителен компонент на болката се показва с повишена болка без видима причина, появата на нощна болка, подуване и обостряне на болестта. Понякога пациентите се оплакват от промени в интензивността на болката в зависимост от метеорологичните условия и промените в атмосферното налягане.
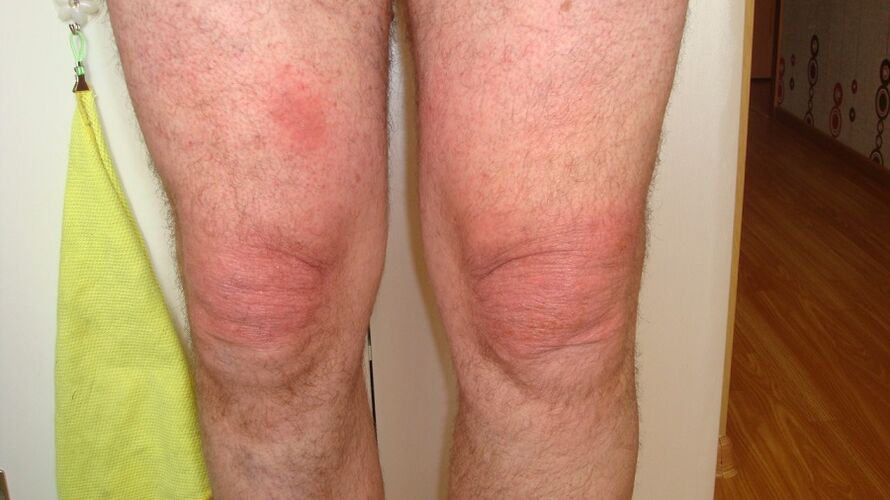
Крептичката е разнообразие от хрупки, скърцания и пукнатини в ставите, които се появяват по време на движение.
Подуване и разширяване на ставите. Ставата може да се увеличи по размер поради подуване и активно възпаление с излив в ставната кухина (синовит) и поради остеофити. Остеофитите са особено характерни за ставите на ръцете (възлите на Хебердън и Бухард).
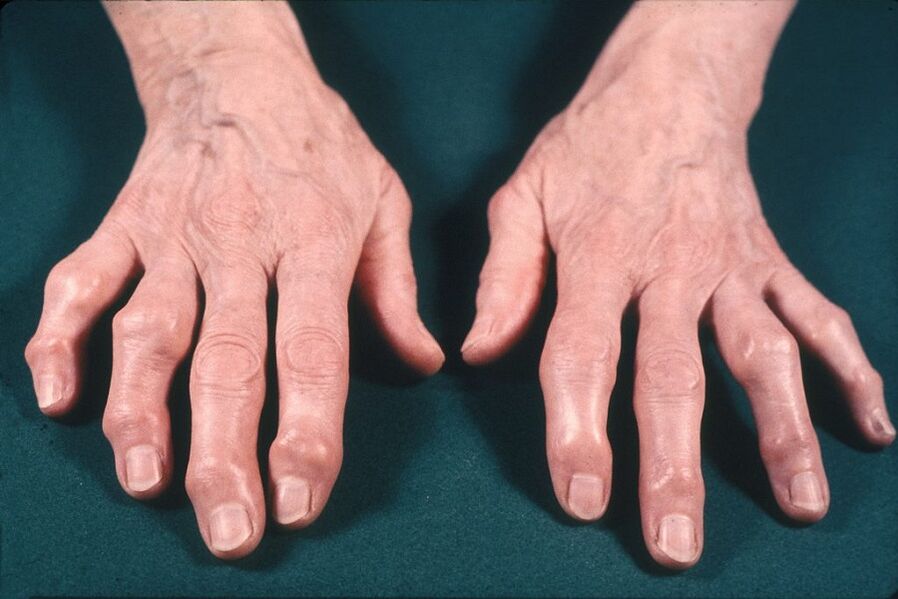
Увреждането на вътрешните органи не се наблюдава при остеоартроза, което отличава истинската артроза от артрит.
Диагностика на остеоартрит
Няма специфични тестове или лабораторни показатели за диагностициране на артроза на ставите. Въпреки това, по време на първоначалното ви посещение, лекарят ще ви помоли да се подложите на пълен преглед, за да разграничите остеоартрит от други ставни заболявания, за да идентифицирате заболяването възможно най -бързо. В допълнение, диагностичното търсене е важно за идентифициране на съпътстващи заболявания и за коригиране на терапията. И така, като цяло диагнозата на остеоартрит изглежда така:
- Общи клинични тестове (Общи тестове за кръв и урина),
- ревматоиден фактор,
- С-реактивен протеин,
- ACDC,
- Биохимичен кръвен тест.
- При наличие на излив на ставите се препоръчва анализ на ставната течност.
Въпреки това, най-надеждният метод за диагностициране на артроза остава рентгенов преглед (CT, MRI). Класификацията на промените в артрозата е представена по -долу (радиологични етапи на остеоартрит):
- Етап 0 - няма промени;
- Етап 1 - съмнителни знаци;
- Етап 2 - Минимални промени във формата на леко стесняване на съвместното пространство, единични остеофити;
- Етап 3 - значително стесняване на съвместното пространство, множество остеофити;
- Етап 4 - Съвместното пространство не се вижда (Анкилоза).
При диагностициране на остеоартрит в ранните етапи е по -препоръчително да се използва ЯМР диагностика. Трябва да се помни, че не винаги има връзка между промените в ставите на рентгенови лъчи и симптоми. Тежките симптоми се появяват вече в по -късните етапи, когато конвенционалната лекарствена терапия е неефективна.
Диференциалната диагноза на артрозата трябва да се провежда със следните заболявания: ревматоиден артрит, реактивен артрит, подагра артрит, анкилозиращ спондилит, псориатичен артрит, диабетна артропатия, онкологични процеси.
Лечение на артроза
В идеалния случай остеоартритът трябва да се лекува от ревматолог, но поради липсата на тези специалисти в много клиники, лечението може да се извърши от терапевт, общопрактикуващ лекар или семеен лекар. Как да лекуваме артрозата е един от основните проблеми на съвременната ревматология. При лечение на артроза, лекарите се стремят не само да намалят болката и симптомите на заболяването, но и да подобрят функционалността на ставата, да предотвратят по -нататъшното унищожаване на хрущяла и участието на други стави в процеса. В допълнение, пациентите често се чудят дали и как артрозата може да се излекува напълно. За съжаление, в момента няма лекарства, които да надеждно надеждно могат да възстановят и/или натрупат изгубен хрущял. Въпреки това, ефективно се развиват ефективно лекарства за артроза, които могат да възстановят увредения хрущял.
Всички методи за лечение на остеоартрит са разделени на лекарство, не лекарство и хирургично.
Лечението на остеоартрозата е ставна (!) Работа на лекаря и пациента. Без корекция на начина на живот, физическа активност и премахване на рисковите фактори, всички усилия се намаляват до почти нула. Всички мерки за лечение трябва да започнат с образованието на пациентите. Необходимо е да се каже на пациента за значението на корекцията на начина на живот, за да се постигнат резултати при лечението на артрозата и да дадат ясни препоръки.
Загубата на тегло е съществен компонент на терапията с остеоартрит. Това се дължи на факта, че първо, с повишено тегло, натоварването върху ставата също се увеличава и второ, мастната тъкан около ставата е доста агресивна тъкан и поддържа само възпаление в ставата.
Физическата активност ще помогне за намаляване на болката при пациенти в дългосрочен план, което помага за възстановяване на ставите с артроза. В идеалния случай набор от упражнения трябва да се развива индивидуално от лекар по физикална терапия, като се вземат предвид показанията, характеристиките на болестта и противопоказанията за извършване на определени упражнения. При лечение на остеоартрит, важното е не толкова интензивността на извършените натоварвания, а тяхната редовност (поне 3-4 пъти седмично).
Различни ортопедични устройства (стелки, подложки за коляното, индивидуални ортези, шини) помагат за намаляване на болката, възпалението, увеличаване на функционалността на ставите и спомагат за поддържането на физиологичното положение на крайника.
Физиотерапията и акупунктурата имат нестабилен и краткотраен ефект, те се използват като допълнителен метод и се използват като клинични препоръки само у нас.
Сред фармакологичните методи се използват следните групи лекарства:
- Бързо действащи лекарства: прости аналгетици, нестероидни противовъзпалителни лекарства (НСПВС, таблетки, инжекции), локални форми на НСПВС за локална терапия на артроза (мехлем, гел, крем и други форми), вътрешно-артикуларни хормони. Тези лекарства главно помагат за облекчаване на болката поради артроза (болкоуспокояващи).
- Бавни действия лекарства (хондропротектори за лечение на артроза): хондроитин и глюкозамин препарати (в монотерапия и комбинация), препарати за хиалуронова киселина (инжекции в ставата). Хондропротекторите са лекарства, които са най -ефективни в началните етапи на заболяването. Ефектът от вътреставни инжекции продължава от 2 до 12 месеца. Витамините и биологично активните добавки нямат изразен ефект, така че те трябва да се използват пестеливо и само в допълнение към основните грижи. Режимът на лечение за всеки пациент се развива индивидуално от лекуващия лекар.
Хирургично лечение - заместване на ставите - е краен случай при лечението на артроза. Замяната на ендопротезата е показана за пациенти с силна болка, липса на ефект от предишна терапия, при наличие на сериозна дисфункция на засегнатите стави (тоест последици от артрозата), както и с прогресивно увреждане на ставите поради артроза.
Мерките за предотвратяване на артрозата са следните:
- борба с съществуващите рискови фактори за развитието на това заболяване,
- Задължителна загуба на тегло
- предотвратяване на наранявания,
- физическа активност, подходяща за възраст и пол,
- Използването на специални устройства за коригиране на биомеханиката на ставите.






















